
Evolution de la consommation globale d'antibiotiques en secteur de ville, France, 2004-2014, données ANSM (d'après InVS, 17 novembre 2015)
A l'occasion de la Journée européenne d'information sur les antibiotiques du 18 novembre, l'ANSM (Agence nationale de sécurité du médicament et des produits de santé) et l'InVS (Institut de veille sanitaire) ont publié un bilan des données de surveillance de la consommation d'antibiotiques en France, entre 2004 et 2014.
Ce bilan présente également les données disponibles de résistance des antibiotiques ainsi que, pour la première fois, les données de pharmacovigilance relatives aux effets indésirables des classes d'antibiotiques.
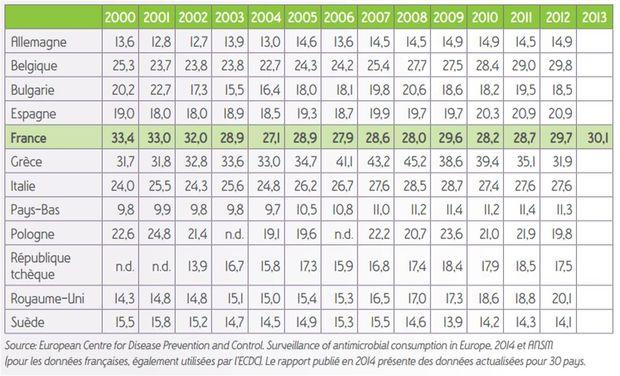
La France au second rang des pays européens les plus consommateurs
Selon les données européennes sur la consommation en ville des antibiotiques, la France se situe parmi les pays les plus consommateurs, occupant le second rang (30,1 Doses Définies Journalières/1 000 habitants/jour), juste derrière la Grèce, mais très au-dessus de la moyenne européenne évaluée à 22,4 DDJ/1 000 habitants/jour.
La France consomme ainsi 30 % d'antibiotiques en plus par rapport à la moyenne européenne.
D'une manière générale, cette tendance à la surconsommation d'antibiotiques est observée dans l'ensemble des pays méditerranéens, alors que les pays scandinaves et l'Allemagne affichent une consommation faible et maîtrisée (voir Tableau I).
Tableau I - Comparaison des consommations antibiotiques en ville dans plusieurs pays européens, en nombre de DDJ pour 1000 Habitants et par Jour (DDJ/1000H/J)
(Données ANSM, 6 novembre 2014)
(Données ANSM, 6 novembre 2014)
Concernant la consommation dans les établissements de santé, la France se situe dans la moyenne européenne, se plaçant au 5e rang des pays européens les plus consommateurs, avec 2,1 Doses Définies Journalières/1 000 habitants/jour comme la consommation moyenne européenne, derrière la Lettonie (3,1), la Finlande (2,8), l'Italie (2,5) et la Lituanie (2,4).
Certains indicateurs de suivi sont satisfaisants
Plusieurs éléments positifs sont mis en évidence dans ce bilan.
- Une consommation globale en léger recul
Cette note positive reste cependant fragile. La tendance globale depuis 10 ans reste à la hausse, et la consommation en antibiotique a augmenté de 7 % par rapport à 2004.
En outre, la baisse enregistrée en 2014 peut s'expliquer par une incidence plus faibles des pathologies hivernales par rapport à 2013.
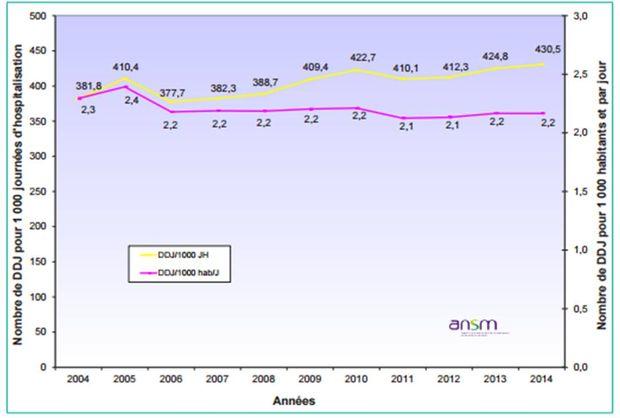
Dans les établissements de santé, la consommation d'antibiotiques apparaît stable depuis 2006, lorsqu'elle est mesurée en nombre de DDJ pour 1 000 habitants et par jour (Voir Figure 2, ligne rose).
En revanche, elle augmente régulièrement lorsque l'unité de mesure est en DDJ pour 1 000 jours d'hospitalisation (Voir Figure 1, ligne jaune).
Les auteurs estiment que ce deuxième indicateur peut être jugé plus pertinent du fait qu'il est directement lié à l'activité hospitalière mais, qu'au niveau national, la réduction constante des durées de séjours hospitaliers doit être prise en compte dans son interprétation.
Figure 1 - Évolution de la consommation globale d'antibiotiques dans les établissements de santé, 2004-2014, données ANSM (d'après InVS, 17 novembre 2015)

- Un léger recul de la consommation en céphalosporines et macrolides en ville
Les céphalosporines de 1re et 2e générations ne sont presque plus utilisées en France.
D'autres classes d'antibiotiques ont vu leur consommation régulièrement régresser depuis 2004 comme les macrolides (- 29,2 %), les aminosides (- 33,9 %), les quinolones (- 16,1 %) et les sulfamides (- 12,9 %).
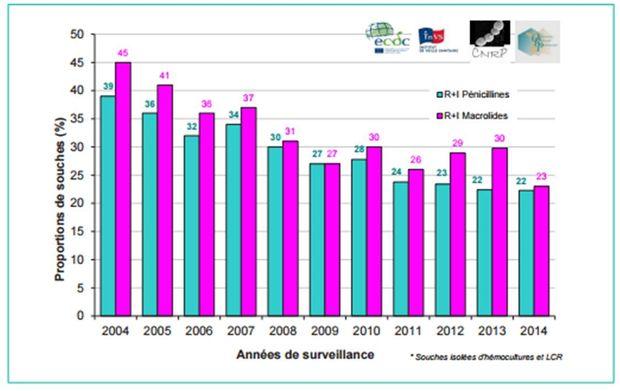
- Une diminution constante de la résistance du pneumocoque en ville
La résistance des pneumocoques vis-à-vis des antibiotiques de première ligne est ainsi passée de 39 % en 2004 à 22 % en 2014 pour la pénicilline (en bleu sur l'histogramme) et de 45 % à 23 % pour les macrolides (en rose sur l'histogramme).
Figure 2 - Résistance aux antibiotiques chez le pneumocoque, France, 2004-2014, données EARS-Net France CNRP-Onerba-InVS (d'après InVS, 17 novembre 2015)

- Une baisse de la résistance chez les staphylocoques dorés (S. aureus) à l'hôpital
Une diminution constante des résistances du staphylocoque doré à la méticilline (SARM) est observée depuis plus de 10 ans dans les prélèvements d'infections invasives, malgré une stabilisation en 2014 (données du réseau EARS-Net France).
Une baisse similaire, de l'ordre de 28,6 %, est observée entre les années 2010 et 2014, selon les données du réseau BMR-Raisin (Réseau d'alerte, d'investigation et de surveillance des infections associées aux soins).
Selon l'InVS, "ces évolutions favorables sont très probablement à mettre en lien avec le renforcement des mesures d'hygiène".
D'autres indicateurs témoignent d'une situation préoccupanteUne baisse similaire, de l'ordre de 28,6 %, est observée entre les années 2010 et 2014, selon les données du réseau BMR-Raisin (Réseau d'alerte, d'investigation et de surveillance des infections associées aux soins).
Selon l'InVS, "ces évolutions favorables sont très probablement à mettre en lien avec le renforcement des mesures d'hygiène".
En 2014, la France se situe parmi les pays où les résistances à la pénicilline et aux macrolides restent les plus élevées en médecine de ville (22 % et 23 % respectivement).
Elle se situe ainsi parmi les 6 pays européens sur 28 dont la résistance à la pénicilline est supérieure à 20 % ; 6 pays européens ont par ailleurs une résistance aux macrolides supérieures à 25 % (données EARS-net).
- Les pénicillines à large spectre de plus en plus utilisées en ville
Les données montrent une utilisation de plus en plus élevée des pénicillines à large spectre en ville. La consommation en amoxicilline a ainsi augmenté de 54,5 % en 10 ans, celle de l'association amoxicilline/acide clavulanique a progressé de 38,7 %.
Cette dernière donnée est préoccupante en raison du risque particulièrement élevé de résistances générées par cette classe d'antibiotique.
Cette dernière donnée est préoccupante en raison du risque particulièrement élevé de résistances générées par cette classe d'antibiotique.
- La consommation des carbapénèmes augmente à l'hôpital
La consommation des carbapénèmes, qui constituent des antibiotiques de dernier recours, a augmenté de 107,5 % entre 2004 et 2014 dans les établissements de santé.
Cette situation est préoccupante du fait de la progression des résistances bactériennes à cette classe d'antibiotique.
Cette situation est préoccupante du fait de la progression des résistances bactériennes à cette classe d'antibiotique.
- Augmentation de la résistance à la ciprofloxacine chez les campylobacters
En ville, la résistance à la ciprofloxacine chez les souches de Campylobacter est en augmentation depuis 10 ans pour les deux principales espèces que sont C. jejuni et C. coli.
Cette résistance est passée :
Cette résistance est passée :
- de 29 % en 2004 à 54 % en 2014 chez C. jejuni,
- et de 46 % à 63 % chez C. coli.
Cette tendance est retrouvée en santé animale, soulignant le lien entre santé humaine et animale et l'importance du bon usage des antibiotiques dans ces deux secteurs.
- Augmentation de la résistance des entérobactéries à l'hôpital
Les données montrent une nette augmentation de la résistance aux céphalosporines de troisième génération (C3G) pour les souches de Klebsiella pneumoniae et E. coli depuis 2005.
Ce phénomène s'explique par une augmentation des souches productrices de BLSE (bêta-lactamases à spectre étendu) dont l'incidence a augmenté de 63,4 % entre 2010 et 2014 tous services confondus.
Ces observations sont générales sur le plan européen, même si ce type de résistance est moins élevé dans les pays du nord.
De même, on assiste à l'émergence d'entérobactéries productrices de carbapénémases, à l'origine d'une inefficacité partielle ou totale des antibiotiques de la classe des carbapénèmes qui sont des traitements de dernier recours.
Ces résistances augmentent le risque de se retrouver en situation d'impasse thérapeutique.
Des effets indésirables attribués principalement aux pénicillines et autres bêta-lactamines
En 2014, l'ANSM a enregistré près de 5 700 cas de patients présentant près de 8 000 effets indésirables liés aux antibiotiques.
Les pénicillines et autres bêta-lactamines représentaient près de la moitié des effets indésirables déclarés (Voir Figure 3).
Parmi l'ensemble des cas recensés, 60,5 % étaient graves et 1,5 % ont conduit au décès du patient (n = 85).
Ce phénomène s'explique par une augmentation des souches productrices de BLSE (bêta-lactamases à spectre étendu) dont l'incidence a augmenté de 63,4 % entre 2010 et 2014 tous services confondus.
Ces observations sont générales sur le plan européen, même si ce type de résistance est moins élevé dans les pays du nord.
De même, on assiste à l'émergence d'entérobactéries productrices de carbapénémases, à l'origine d'une inefficacité partielle ou totale des antibiotiques de la classe des carbapénèmes qui sont des traitements de dernier recours.
Ces résistances augmentent le risque de se retrouver en situation d'impasse thérapeutique.
Des effets indésirables attribués principalement aux pénicillines et autres bêta-lactamines
En 2014, l'ANSM a enregistré près de 5 700 cas de patients présentant près de 8 000 effets indésirables liés aux antibiotiques.
Les pénicillines et autres bêta-lactamines représentaient près de la moitié des effets indésirables déclarés (Voir Figure 3).
Parmi l'ensemble des cas recensés, 60,5 % étaient graves et 1,5 % ont conduit au décès du patient (n = 85).
Figure 3 - Répartition des effets indésirables par classe d'antibiotiques (N=9 826), France, 2014, données ANSM/BNPV (d'après InVS, 17 novembre 2015)
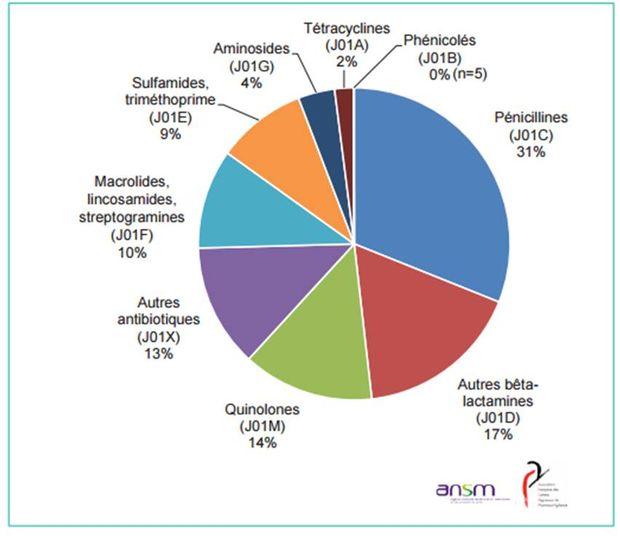
Les effets indésirables les plus notifiés étaient des atteintes cutanées ou hématologiques, des troubles généraux, des anomalies au site d'administration et des affections gastro-intestinales.
Les effets rénaux sont les effets indésirables les plus fréquemment rapportés avec les aminosides.
Les quinolones étaient majoritairement responsables des affections musculosquelettiques et systémiques.
En conclusion : les efforts pour le bon usage des antibiotiques doivent se poursuivre
Comparée aux pays européens du Nord (pays scandinaves, Hollande ou Allemagne), la France reste un des pays les plus gros consommateurs d'antibiotiques.
En ville, elle consomme 30 % de plus que la moyenne européenne, 3 fois plus que les pays les plus vertueux.
Cette surconsommation entraîne une dépense injustifiée de 71 millions d'euros par rapport à la moyenne européenne, et de 441 millions par rapport aux pays les plus vertueux.
Concernant les résistances, la situation est contrastée.
Les données sont encourageantes pour le pneumocoque en ville ainsi que pour le staphylocoque doré en secteur hospitalier mais demeurent préoccupantes pour d'autres classes d'antibiotiques. Une vigilance renforcée est nécessaire pour les entérobactéries (dont Escherichia coli), qui développent des modes de résistance pouvant conduire à des impasses thérapeutiques.
"La France n'a pas la résistance aux antibiotiques qu'elle « mériterait » en regard de l'usage désordonné qu'elle fait de ces médicaments indispensables, irremplaçables, mais menacés", notent pourtant Jean Carlet, président du groupe de travail spécial sur la préservation des antibiotiques, et Benoît Shlemmer, président du Plan « antibiotiques », dans leur introduction.
Ils soulignent que 158 000 français contractent chaque année une infection à bactérie multirésistante et 12 500 en décèdent.
En conclusion, les auteurs encouragent la mobilisation durable et déterminée des prescripteurs, des patients et des pouvoirs publics pour promouvoir le bon usage des antibiotiques.
Pour aller plus loin
Journée européenne d'information sur les antibiotiques : état des lieux de la consommation et de la résistance aux antibiotiques en France - Communiqué (ANSM, InVS, 17 novembre 2015)
Consommation d'antibiotiques et résistance aux antibiotiques en France : nécessité d'une mobilisation déterminée et durable (ANSM, InVS, 17 novembre 2015)
Rapport sur l'évolution des consommations d'antibiotiques en France entre 2000 et 2013 (ANSM, Novembre 2014)
Sur Vidal.fr
Traitements par quinolones/fluoroquinolones : persistance des signalements d'effets indésirables (19 octobre 2015)
Médicaments et thérapeutique : ce que changent les articles de la loi de santé votée le 14 avril 2015 (15 avril 2015)
Dispensation d'antibiotiques à l'unité : les textes officiels sont parus, l'expérimentation peut commencer (16 septembre 2014)
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 8 minutes
8 minutes Ajouter un commentaire
Ajouter un commentaire





Commentaires
Cliquez ici pour revenir à l'accueil.